Protocolli Integrati di Prevenzione, Trattamento Acuto e Riabilitazione Funzionale
SUPERVISORI dr Fabio Romaldini e Daniela Vaglio
Ambulatorio di Diagnostica e Riabilitazione Vascolare
Ospedale S. Giuseppe – ASL ROMA 6 – Marino (RM)
Introduzione: Il Paradigma della Vulnerabilità Tissutale
Il presente dossier, elaborato da una riflessione interdisciplinare di linfologi, fisioterapisti riabilitativi, dermatologi e psicologi clinici, si propone di definire uno standard di cura elevato per la gestione degli eventi traumatici nei pazienti affetti da linfedema primario e secondario. Il linfedema, patologia cronica e progressiva caratterizzata dall’accumulo di fluido interstiziale ricco di proteine, rappresenta una condizione di fragilità sistemica e locale che trasforma il distretto anatomico colpito in un locus minoris resistentiae.1 In questo contesto, il trauma non è mai un evento isolato o banale, ma agisce come un catalizzatore patofisiologico capace di accelerare la progressione della malattia, precipitare complicanze infettive severe e compromettere la qualità di vita del paziente.
L’approccio clinico tradizionale, focalizzato quasi esclusivamente sulla riduzione volumetrica attraverso la Terapia Decongestiva Complessa (CDT), deve evolversi verso un modello olistico che integri la gestione del rischio traumatico come pilastro fondamentale. Le linee guida internazionali, incluse quelle della International Society of Lymphology (ISL) e del Lymphoedema Framework, sottolineano come nella maggior parte dei casi di linfedema sia secondario a danni acquisiti al sistema linfatico (chirurgia oncologica, radioterapia, traumi diretti), rendendo la protezione dell’integrità residua una priorità assoluta.3Tuttavia, la letteratura clinica evidenzia una lacuna nella gestione specifica degli eventi acuti intercorrenti — dalle lesioni cutanee minori ai traumi ortopedici maggiori — specialmente in popolazioni vulnerabili come i bambini e le giovani donne, dove le implicazioni non sono solo fisiche ma profondamente psicosociali.5
Questo documento è strutturato per fungere da guida operativa e teorica, analizzando la fisiopatologia del danno tissutale nel linfedema, definendo protocolli di primo soccorso e terapia antibiotica avanzata, e proponendo strategie di riabilitazione adattate che non rinuncino alla mobilizzazione ma la modulino in sicurezza. L’obiettivo è trasformare la paura del trauma, spesso paralizzante per il paziente, in una competenza gestionale consapevole, permettendo una vita attiva e piena nonostante la cronicità della condizione.
Modulo 1: Fisiopatologia del Trauma nel Tessuto Linfedematoso
1.1 L’Alterazione dell’Omeostasi Tissutale
Per comprendere la gravità di un insulto traumatico su un arto linfedematoso, è necessario analizzare il microambiente cellulare preesistente. Il linfedema non è semplicemente “acqua nei tessuti”; è una patologia infiammatoria complessa guidata da una risposta immunitaria aberrante. La stasi linfatica induce un accumulo di macromolecole proteiche nell’interstizio, che altera le forze di Starling e richiama acqua, ma funge anche da stimolo pro-infiammatorio cronico.1
Studi recenti hanno dimostrato che la stasi linfatica attiva una risposta cellulare mediata dai linfociti T CD4+, i quali infiltrano il tessuto cutaneo e sottocutaneo. Queste cellule rilasciano citochine profibrotiche (come il TGF-beta) e infiammatorie (come IL-6 e IL-13) che promuovono due fenomeni distruttivi: la fibrosi (indurimento del tessuto con deposizione di collagene patologico) e l’adipogenesi (differenziazione dei pre-adipociti in tessuto adiposo maturo ipertrofico).2 Questo tessuto rimodellato è ipossico, scarsamente vascolarizzato e immunologicamente incompetente.
Quando un trauma fisico — sia esso una contusione, un taglio o un intervento chirurgico — colpisce questo substrato alterato, si innesca una reazione a catena devastante:
- Sovraccarico Idraulico Immediato: Il trauma induce fisiologicamente una vasodilatazione e un aumento della permeabilità capillare (fase acuta dell’infiammazione). In un soggetto sano, il sistema linfatico aumenta la sua frequenza di contrazione (carico linfatico) per drenare l’eccesso di fluido. Nel paziente con linfedema, la “riserva funzionale” è esaurita o nulla. Il sistema non può compensare l’aumento del carico idrico, portando a un rapido peggioramento dell’edema che può diventare irreversibile se non gestito.3
- Amplificazione Infiammatoria: Il danno tissutale richiama ulteriori macrofagi e neutrofili per ripulire i detriti cellulari. Tuttavia, a causa del drenaggio compromesso, queste cellule e i loro mediatori chimici rimangono intrappolati nel tessuto (failed clearance). La persistenza di citochine infiammatorie accelera drasticamente la fibrosi, trasformando un edema “morbido” (pitting) in un edema “duro” e irreversibile (stadio II-III ISL).2
- Insufficienza della Valvola di Sicurezza: In caso di traumi termici (ustioni) o infettivi, l’aumento della filtrazione capillare può essere talmente massivo da sopraffare anche i vasi linfatici collaterali sani residui, portando a una condizione mista di edema ad alto flusso e basso flusso, estremamente difficile da trattare.3
1.2 La Suscettibilità Infettiva Locale
Il sistema linfatico è l’autostrada dell’informazione immunitaria. Le cellule dendritiche (sentinelle del sistema immunitario) devono migrare attraverso i vasi linfatici fino ai linfonodi regionali per presentare gli antigeni e attivare la risposta specifica. Nel linfedema, questo traffico è bloccato o rallentato. Di conseguenza, quando un trauma rompe la barriera cutanea permettendo l’ingresso di batteri, la risposta immunitaria locale è ritardata e inefficace.10
Inoltre, il fluido linfedematoso, ricco di proteine e caldo, rappresenta un terreno di coltura ideale per i batteri, in particolare Streptococchi e Stafilococchi. Questo spiega perché un trauma apparentemente insignificante (micro-lesione interdigitale, puntura d’insetto) possa evolvere in poche ore in una dermatolinfangioadenite (erisipela/cellulite) raramente fulminante con segni sistemici di sepsi.10
Modulo 2: Classificazione e Gestione dei Traumi Specifici
La gestione del trauma nel linfedema richiede una categorizzazione precisa dell’evento per attivare protocolli differenziati.
2.1 Traumi Meccanici Acuti
2.1.1 Lacerazioni, Abrasioni e Ferite Penetranti
Qualsiasi soluzione di continuo della cute rappresenta una porta d’ingresso per i patogeni e un danno diretto ai collettori linfatici superficiali.
Protocollo Operativo:
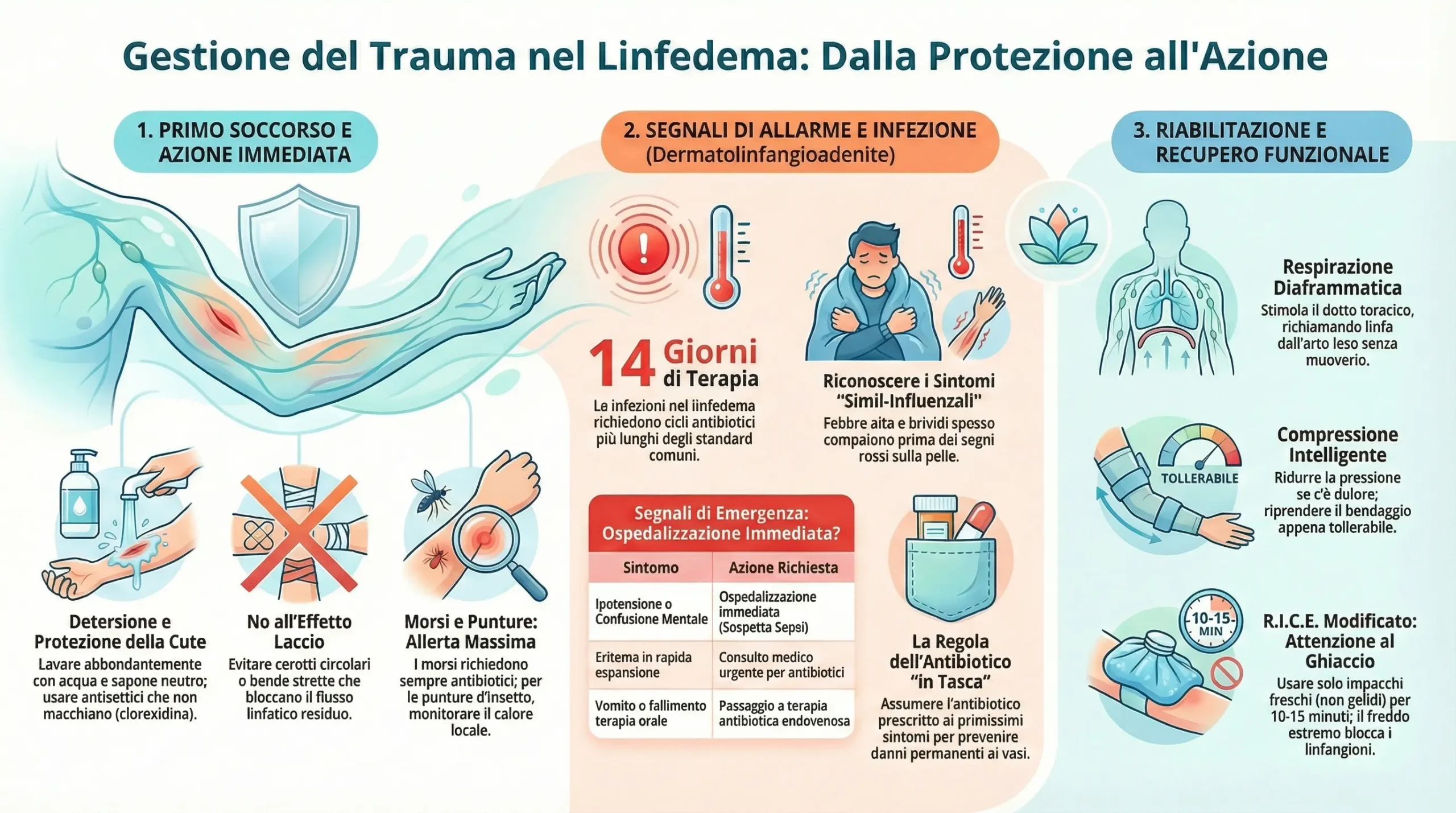
- Detersione Immediata: Lavaggio abbondante con soluzione fisiologica o acqua corrente e sapone neutro. La rimozione meccanica dei batteri e dei detriti è più efficace di qualsiasi antibiotico topico nel primo intervento.12
- Antisepsi: Utilizzo di antisettici a base di clorexidina o composti iodati (se non allergici), evitando prodotti che macchiano eccessivamente la cute e impediscono il monitoraggio dell’eritema.10
- Medicazione: Applicazione di medicazioni non aderenti (es. garze grasse, schiume di poliuretano) per evitare che, alla rimozione, si danneggi il tessuto di granulazione neoformato. Evitare assolutamente cerotti circolari o bende adesive strette che possano creare un effetto laccio (tourniquet), aggravando la stasi.14
- Monitoraggio: Tracciare con un pennarello dermografico i bordi di qualsiasi arrossamento peri-lesionale. Se l’arrossamento si espande oltre il segno nelle 6-12 ore successive, attivare il protocollo antibiotico.10
2.1.2 Morsi di Animali
I morsi rappresentano un’emergenza medica nel linfedema. La saliva animale contiene una flora batterica complessa (Pasteurella multocida, Capnocytophaga canimorsus) che, inoculata profondamente nei tessuti edematosi, prolifera rapidamente.
Protocollo Avanzato 16:
- Profilassi Antibiotica: È sempre indicata nei pazienti con linfedema, indipendentemente dall’aspetto della ferita nelle prime ore.
- Gold Standard: Amoxicillina/Acido Clavulanico (875mg/125mg ogni 12 ore) per 3-5 giorni.
- Allergia alla Penicillina: Clindamicina + Fluorochinolone (Ciprofloxacina) o Doxiciclina (negli adulti).
- Gestione Chirurgica: Le ferite da morso, specialmente di gatto (profonde e puntiformi), non devono mai essere suturate ermeticamente (chiusura primaria) per evitare di intrappolare batteri anaerobi. Si preferisce la guarigione per seconda intenzione o una sutura lassa dopo irrigazione massiva.
2.1.3 Punture d’Insetto
Le reazioni locali alle punture d’insetto sono spesso esagerate nel tessuto linfedematoso a causa dell’iper-reattività infiammatoria.
- Differenziazione Clinica: È cruciale distinguere tra la reazione infiammatoria locale (arrossamento, prurito, pomfo che appare subito) e l’infezione (dolore pulsante, calore, febbre che compaiono dopo 12-24 ore).
- Trattamento: Applicazione immediata di creme cortisoniche o antistaminiche per ridurre l’infiammazione e il grattamento (che crea micro-lesioni). Monitoraggio attivo per segni di possibile infezione batterica.12
2.2 Traumi Ortopedici (Distorsioni e Fratture)
Una frattura o una distorsione grave in un arto linfedematoso presenta una doppia sfida: gestire il danno osseo/legamentoso e prevenire l’esplosione dell’edema dovuta all’immobilizzazione.
Criticità Gestionali:
- Immobilizzazione: I gessi circolari completi sono rischiosi. L’edema può aumentare rapidamente sotto il gesso, causando sindrome compartimentale o ulcere da pressione, oppure diminuire, rendendo il gesso inefficace. Si raccomanda l’uso di tutori bivalva o gessi aperti che possano essere rimossi o regolati per ispezionare la cute e permettere un minimo drenaggio manuale.20
- Protocollo R.I.C.E. Modificato:
- Rest (Riposo): Necessario per l’osso, ma deleterio per la linfa. Mobilizzare le articolazioni distali e prossimali non coinvolte è imperativo.
- Ice (Ghiaccio): Il freddo intenso paralizza i linfangioni (porzione di vaso linfatico compreso tra due valvole contigue con capacità contrattile). Usare impacchi freschi (non gelidi), mai a contatto diretto, per brevi periodi (10-15 min).12
- Compression (Compressione): Essenziale ma delicata. Deve essere applicata da personale esperto per non comprimere le strutture superficiali danneggiate.
- Elevation (Elevazione): Fondamentale e sicura.
2.3 Traumi Termici (Ustioni)
Le ustioni, anche solari (eritema solare), causano un massiccio rilascio di istamina e prostaglandine, aumentando la permeabilità capillare.
- Prevenzione: Uso mandatorio di protezione solare SPF 50+.13
- Trattamento: Raffreddamento immediato con acqua tiepida/fresca (non ghiacciata). Idratazione intensa con emollienti neutri. In caso di ustioni con flittene (vesciche), non romperle mai intenzionalmente; se si rompono, trattare come ferita aperta a rischio infettivo massimale.12
 Modulo 3: La Minaccia Infettiva – Protocolli per Dermatolinfangioadenite (Cellulite/Erisipela)
Modulo 3: La Minaccia Infettiva – Protocolli per Dermatolinfangioadenite (Cellulite/Erisipela)
L’infezione dei tessuti molli (chiamata comunemente cellulite o erisipela, termine medico dermatolinfangioadenite) è la complicanza più frequente e pericolosa del trauma nel linfedema. Ogni episodio infettivo danneggia ulteriormente i vasi linfatici, creando un circolo vizioso che potrebbe degenerare in elefantiasi.10
3.1 Riconoscimento Precoce: Il Paziente Esperto
Il paziente deve essere educato a riconoscere i “piccoli segnali” che precedono l’evidenza clinica macroscopica. Spesso, nei pazienti con linfedema cronico, la risposta febbrile sistemica precede i segni locali.
Sintomatologia di Allarme:
- Sindrome simil-influenzale improvvisa: Febbre alta, brividi scuotenti (rigor), nausea, malessere generale inspiegabile.
- Dolore: Aumento improvviso della tensione o dolore “profondo” nell’arto.
- Segni Cutanei: Comparsa successiva di chiazze eritematose (rosse), calde al tatto, a volte con striature rosse che risalgono verso le stazioni linfonodali (linfangite).10
3.2 Algoritmo Terapeutico e Profilassi Antibiotica
Sulla base delle linee guida della British Lymphology Society (BLS) e documenti di consenso internazionali 24, si propone il seguente approccio:
Terapia dell’Episodio Acuto:
- Tempestività: L’antibiotico deve essere assunto ai primissimi sintomi. Il concetto di “antibiotico in tasca” (pill-in-pocket) è raccomandato per i pazienti con storia di infezioni ricorrenti.
- Dosaggio e Durata: A causa della scarsa vascolarizzazione e del volume aumentato di distribuzione nel tessuto edematoso, i dosaggi standard sono spesso inefficaci.
- Molecola: Amoxicillina 500mg-1g ogni 8 ore o Flucloxacillina 500mg-1g ogni 6 ore.
- Durata: Minimo 14 giorni (contro i 5-7 delle infezioni standard). Interrompere la terapia prima della completa risoluzione dei segni infiammatori porta quasi invariabilmente a recidive.11
- Criteri di Ospedalizzazione: Segni di sepsi (ipotensione sistolica <100 mmHg, tachicardia >100 bpm, confusione mentale), rapida progressione dell’eritema, vomito incoercibile, o fallimento della terapia orale dopo 48 ore.10
Profilassi a Lungo Termine:
Per pazienti che subiscono 2 o più episodi di cellulite l’anno, è indicata la profilassi antibiotica continuativa (es. Penicillina V 250-500mg/die o Eritromicina per allergici) per un periodo di 1-2 anni, da rivalutare periodicamente.24
3.3 Gestione della Compressione durante l’Infezione
Esiste un dibattito storico sull’uso della compressione in fase acuta. Il consenso attuale suggerisce un approccio dinamico:
- Fase Iper-Acuta (Dolore Intenso): Se la compressione causa dolore insopportabile, deve essere rimossa. Il paziente deve osservare riposo assoluto a letto con l’arto elevato.10
- Fase Sub-Acuta: Appena il dolore è tollerabile (spesso dopo 24-48h di antibiotici), la compressione deve essere reintrodotta, eventualmente con pressione ridotta. La compressione aiuta a “spremere” via l’edema infiammatorio carico di tossine batteriche e citochine, accelerando la guarigione.26
Modulo 4: Dossier Pediatrico – Proteggere la Crescita e il Gioco
La gestione del linfedema pediatrico (spesso primario, ma anche secondario a terapie oncologiche) richiede una sensibilità particolare. Il trauma nel bambino non è solo fisico, ma impatta lo sviluppo psicomotorio e sociale.
4.1 Trauma Psicologico e Sociale
Il bambino con linfedema deve affrontare lo sguardo dei pari, il bullismo potenziale e la sensazione di “diversità”. L’obbligo di indossare tutori compressivi può essere vissuto come un trauma quotidiano.
- Strategie di Integrazione: È fondamentale normalizzare la condizione. Coinvolgere la scuola è vitale: gli insegnanti devono sapere che il bambino può fare sport ma potrebbe aver bisogno di pause o idratazione extra.
- Supporto ai Genitori: I genitori vivono spesso sensi di colpa (specialmente nel linfedema ereditario) e tendono all’iper-protezione, vietando attività sportive per paura di traumi. Questo è controproducente: l’inattività porta all’obesità e alla debolezza muscolare, fattori che aggravano il linfedema più di un piccolo trauma occasionale.28
4.2 Gestione dei Traumi da Gioco e Sport
Il gioco è un diritto e una terapia (pompa muscolare).
- Sport Consigliati: Nuoto (la pressione dell’acqua agisce come un bendaggio naturale), bicicletta, danza.
- Precauzioni: Negli sport di contatto o all’aperto, il bambino deve indossare protezioni (maniche lunghe, pantaloni lunghi, parastinchi) per prevenire graffi e morsi di insetti.
- Kit Scolastico: Il bambino deve avere a scuola un kit con disinfettante, crema antibiotica e numeri di emergenza. Gli insegnanti devono essere istruiti a non sottovalutare “piccoli graffi”.28
- Crescita e Compressione: I bambini crescono velocemente. Un tutore perfetto a settembre può diventare un laccio traumatico a novembre. Il controllo delle misure deve essere mensile. L’uso di tutori colorati o decorati aumenta drasticamente l’accettazione (compliance) da parte del bambino.31
4.3 Profilassi Pediatrica Specifica
Nei bambini, i segni di infezione possono evolvere molto rapidamente. Qualsiasi trauma che rompe la cute in un’area edematosa deve essere valutato con la dovuta attenzione. L’uso preventivo di antibiotici topici (es. mupirocina) su ogni graffio è fortemente raccomandato.28
Modulo 5: Dossier Giovani Donne – Estetica, Corpo e Resilienza
Nelle giovani donne (adolescenti e giovani adulte), il linfedema e i suoi esiti traumatici (cicatrici chirurgiche, asimmetrie) impattano violentemente sull’immagine corporea, la sessualità e l’identità femminile.
5.1 L’Impatto Estetico e la Moda come Terapia
Il tutore compressivo è spesso visto come un simbolo di disabilità. Tuttavia, l’industria moderna offre soluzioni che permettono di integrare la terapia nello stile personale.
- Compression Fashion: Esistono calze e bracciali con trame decorative (tattoo, pizzo, colori vivaci) che trasformano il presidio medico in accessorio. Questo approccio psicologico (“indosso questo perché è bello”, non solo “perché sono malata”) migliora l’aderenza terapeutica e riduce l’ansia sociale.33
- Abbigliamento Adattivo: Strategie di “camouflage” (pantaloni palazzo, maniche a pipistrello o kimono) permettono di nascondere bendaggi voluminosi post-trauma senza rinunciare allo stile. Tessuti traspiranti come bamboo e cotone sono preferibili per evitare macerazioni cutanee.36
5.2 Gestione delle Cicatrici Chirurgiche e Traumatiche
Le cicatrici post-traumatiche o chirurgiche (es. mastectomia, ricostruzione) possono diventare cheloidi o ipertrofiche, bloccando ulteriormente il flusso linfatico superficiale.
- Protocollo Silicone + Compressione: L’uso di fogli di silicone medico (es. Oleeva, Rejuvaskin) applicati sulla cicatrice sotto l’indumento compressivo è il gold standard. Il silicone idrata e appiattisce la cicatrice, mentre la compressione riduce l’afflusso di sangue che alimenta l’ipertrofia.38
- Massaggio della Cicatrice: Una volta guarita la ferita, il massaggio specifico per scollare le aderenze è fondamentale per ripristinare la scorrevolezza dei tessuti e permettere la ricanalizzazione linfatica.20
5.3 Intimità e Sessualità
Il linfedema genitale o pelvico, o semplicemente la presenza di un arto edematoso, può creare barriere all’intimità. È essenziale affrontare il tema: il trauma psicologico del rifiuto o della vergogna corporea può portare all’isolamento. Gruppi di supporto e counseling specifico sono raccomandati per normalizzare l’esperienza e fornire strategie pratiche.6
Modulo 6: Adattamento della Terapia Decongestiva (CDT) Post-Trauma
Quando un paziente in trattamento cronico subisce un trauma, il protocollo standard CDT (Linfodrenaggio Manuale – MLD, Bendaggio, esercizio, cura della cute) deve essere immediatamente modificato. Continuare come se nulla fosse può essere dannoso.
6.1 MLD: Controindicazioni e Modifiche
- Stop Assoluto: Il MLD è controindicato in presenza di infezione acuta non trattata, trombosi venosa profonda (DVT) acuta o dolore intrattabile. Manipolare un’area infetta rischia di disseminare i batteri nel circolo sistemico.41
- Ripresa e Tecnica: Il MLD può riprendere 48-72 ore dopo l’inizio degli antibiotici (se la febbre è scomparsa). La tecnica deve essere modificata: non toccare l’area traumatizzata. Si lavora sulle stazioni linfonodali “a monte” e sui quadranti sani per creare un effetto di aspirazione (suction effect) che dreni l’area lesa da lontano, rimuovendo citochine infiammatorie senza stressare meccanicamente la ferita.20
6.2 Bendaggio e Compressione su Ferite
- Materiali: Non usare materiali a corta estensibilità direttamente su cute lesa. Usare interfacce di schiuma o cotone.
- Sistemi Regolabili (Wraps): In fase post-traumatica, il volume dell’arto oscilla molto. I bendaggi rigidi possono diventare troppo larghi (perdendo efficacia) o troppo stretti (effetto laccio) in poche ore. I sistemi a velcro (es. CircAid, FarrowWrap) sono ideali perché il paziente può ri-regolare la pressione durante il giorno in base al comfort e al volume, mantenendo una pressione di lavoro efficace ma sicura.44
- Pressione Target: Ridurre la pressione target (es. 20-30 mmHg) in presenza di dolore o compromissione arteriosa (da verificare sempre con indice caviglia-braccio ABPI se sospetto).45
Modulo 7: Riabilitazione Funzionale e Ritorno all’Attività
Il riposo prolungato è nemico del linfedema, ma il carico eccessivo post-trauma riaccende l’infiammazione. La riabilitazione deve seguire una curva graduale.
7.1 Fisiologia dell’Esercizio Post-Trauma
L’esercizio attiva la pompa muscolare, che è il “cuore” del sistema linfatico. Tuttavia, un muscolo traumatizzato rilascia metaboliti infiammatori.
Protocollo di Ritorno:
- Fase 1 (Letto/Riposo): Esercizi di respirazione diaframmatica profonda. La respirazione addominale stimola il dotto toracico e la cisterna del chilo, creando un effetto “vuoto” che richiama linfa dalle estremità senza muovere l’arto leso.47
- Fase 2 (Mobilizzazione): Esercizi isometrici e movimenti attivi assistiti a range ridotto. Esempio: “pompaggi” della caviglia o spremitura di palline di gommapiuma, eseguiti indossando la compressione.49
- Fase 3 (Carico): Reintroduzione progressiva del carico. La regola d’oro è il monitoraggio: se l’edema aumenta e non rientra con il riposo notturno, il carico era eccessivo.
7.2 Tabelle di Esercizi Specifici
Tabella A: Esercizi di Riabilitazione Linfatica Arto Superiore49
| Esercizio | Descrizione Tecnica | Obiettivo | Ripetizioni Suggerite |
| Respirazione Diaframmatica | Inspirare gonfiando la pancia, espirare sgonfiando. | Attivazione cisterna del chilo. | 5-10 min inizio/fine sessione |
| Pompaggio della Mano | Stringere una pallina morbida ritmicamente (braccio elevato). | Attivazione pompa distale. | 10-15 rip. x 3 serie |
| Flessione Gomito | Flettere ed estendere il gomito lentamente (con pesi 0.5kg se tollerato). | Pompa bicipite/tricipite. | 10 rip. lento controllo |
| Circonduzione Spalla | Rotazioni ampie delle spalle (avanti e indietro). | Sblocco stazioni ascellari/collo. | 10 rotazioni per senso |
Tabella B: Esercizi di Riabilitazione Linfatica Arto Inferiore47
| Esercizio | Descrizione Tecnica | Obiettivo | Ripetizioni Suggerite |
| Pompaggio Caviglia | Flettere ed estendere la caviglia (punte su/giù) da seduti o supini. | Attivazione pompa polpaccio (cruciale). | 20-30 rip. frequenti |
| Estensione Ginocchio | Da seduti, estendere la gamba e tenere 5 sec. | Attivazione quadricipite. | 10 rip. per gamba |
| Marcia da Seduti | Simulare la marcia sollevando le ginocchia alternativamente. | Attivazione pompa inguinale. | 1 minuto continuato |
| Squat Assistito | Mini-squat appoggiandosi a una sedia. | Attivazione glutei e pompa totale. | 5-10 rip. (solo fase avanzata) |
Conclusioni e Raccomandazioni Operative
La gestione del trauma nel paziente con linfedema non è un evento eccezionale, ma una competenza fondamentale che deve essere integrata nel percorso di cura fin dalla diagnosi. La fragilità tissutale e la suscettibilità infettiva richiedono un approccio aggressivo nella prevenzione (igiene, protezione) e nel trattamento acuto (antibiotici precoci, gestione ferita).
Messaggi Chiave per il Paziente:
- Non Minimizzare: Ogni piccola lesione è un potenziale focolaio infettivo. Trattala subito.
- Kit di Sopravvivenza: Porta sempre con te disinfettante, antibiotico (prescritto), e un tutore di riserva.
- Compressione Intelligente: Impara a modulare la compressione. Non toglierla completamente se non obbligato dal dolore estremo, ma adattala.
- Movimento Consapevole: Non immobilizzarti per paura. Muoviti con protezione e intelligenza.
La collaborazione tra paziente, medico, fisioterapista e (nel caso dei bambini) famiglia e scuola è l’unica barriera efficace contro le complicanze. Il trauma non deve segnare la fine di una vita attiva, ma solo un ostacolo da superare con metodo scientifico e resilienza.
Documento basato sulle evidenze ISL, ILF e BLS aggiornate al 2026.
Bibliografia
- Advances in etiology, pathophysiology, diagnosis, and management of lymphedema: a comprehensive review – Frontiers, https://www.frontiersin.org/journals/medicine/articles/10.3389/fmed.2025.1666522/full
- Molecular pathophysiology of secondary lymphedema – PMC – PubMed Central, https://pmc.ncbi.nlm.nih.gov/articles/PMC11264244/
- THE DIAGNOSIS AND TREATMENT OF PERIPHERAL LYMPHEDEMA: 2020 CONSENSUS DOCUMENT OF THE INTERNATIONAL SOCIETY OF LYMPHOLOGY – ResearchGate, https://www.researchgate.net/publication/357140376_THE_DIAGNOSIS_AND_TREATMENT_OF_PERIPHERAL_LYMPHEDEMA_2020_CONSENSUS_DOCUMENT_OF_THE_INTERNATIONAL_SOCIETY_OF_LYMPHOLOGY
- Best Practice for the Management of Lymphoedema – Wounds International, https://woundsinternational.com/wp-content/uploads/2023/02/4335b42108c9c1fd8b4af44f3db4b2c2.pdf
- Lymphedema in Children, https://www.childrenshospital.org/conditions-treatments/lymphedema
- The Psycho-Social Impact of Lymphedema – PMC – NIH, https://pmc.ncbi.nlm.nih.gov/articles/PMC2904185/
- The Vicious Circle of Stasis, Inflammation, and Fibrosis in Lymphedema – PMC – NIH, https://pmc.ncbi.nlm.nih.gov/articles/PMC9881755/
- The Unresolved Pathophysiology of Lymphedema – Frontiers, https://www.frontiersin.org/journals/physiology/articles/10.3389/fphys.2020.00137/full
- The diagnosis and treatment of peripheral lymphedema: 2016 Consensus Document of the International Society of Lymphology – Via Medica Journals, https://journals.viamedica.pl/acta_angiologica/article/view/56686/44490
- Cellulitis in patients with lymphoedema (Guidelines) – Right Decisions – NHS Scotland,https://rightdecisions.scot.nhs.uk/tam-treatments-and-medicines-nhs-highland/adult-therapeutic-guidelines/lymphoedema/cellulitis-in-patients-with-lymphoedema-guidelines/?searchTerm=cellulitis
- Cellulitis in patients with suspected / proven Lymphoedema or Chronic Oedema of the Lower Leg – Whittington Hospital, https://www.whittington.nhs.uk/document.ashx?id=6174
- Lymphedema | Canadian Cancer Society, https://cancer.ca/en/treatments/side-effects/lymphedema
- Skin care for lymphoedema | Macmillan Cancer Support, https://www.macmillan.org.uk/cancer-information-and-support/impacts-of-cancer/lymphoedema/skin-care-for-lymphoedema
- Securement Strategies for Challenging Wound Locations – WoundSource, https://www.woundsource.com/blog/securement-strategies-challenging-wound-locations
- Preventing Medical Adhesive-Related Skin Injury: Best Practices and Innovative Solutions, https://hytape.com/latest-news/preventing-medical-adhesive-related-skin-injury-best-practices-and-innovative-solutions/
- Clinical Practice Guidelines : Animal and human bites – The Royal Children’s Hospital, https://www.rch.org.au/clinicalguide/guideline_index/Animal_and_human_bites/
- Dog bites – PMC – NIH, https://pmc.ncbi.nlm.nih.gov/articles/PMC1804160/
- Infected Animal Bite – FPnotebook, https://fpnotebook.com/ER/Derm/InfctdAnmlBt.htm
- Life After Cancer: Lymphedema – Content – Health Encyclopedia – University of Rochester Medical Center, https://www.urmc.rochester.edu/encyclopedia/content?contenttypeid=34&contentid=16102
- Vodder’s Manual Lymph Drainage (MLD)— Indications, https://www.lymphedema-clinic.com/manual-lymph-drainage/indications.html
- How to Prevent Common Sports Injuries in Kids & Teens – The Orthopaedic Center (TOC), https://www.visittoc.com/posts/orthoblog/how-to-prevent-common-sports-injuries-in-kids-teens/
- Lowering your risk of lymphoedema | Coping with cancer, https://www.cancerresearchuk.org/about-cancer/coping/physically/lymphoedema-and-cancer/lowering-your-risk
- Understanding Lymphedema – New York State Department of Health, https://www.health.ny.gov/publications/0399/
- Guidelines on the Management of Cellulitis in Lymphoedema – British Lymphology Society, https://www.thebls.com/public/uploads/documents/document-91311757952788.pdf
- Cellulitis treatment for people with lymphoedema: UK audit – Wounds International,https://woundsinternational.com/wp-content/uploads/2023/02/content_11169.pdf
- How to Compression Bandage for Lymphedema – FemFirstHealth, https://www.femfirsthealth.com/blog/c1tv3zhn74nq5hslayeu01n325a34f
- Compression-bandaging-final.pdf – International Lymphoedema Framework, https://www.lympho.org/uploads/files/files/Compression-bandaging-final.pdf
- Pediatric and Primary Lymphedema – vascern, https://vascern.eu/app/uploads/2023/03/Fiches_Pediatric_and_Primary_Lymphedema_FINAL-web.pdf
- Care of children with lymphoedema, https://www.lympho.org/uploads/files/files/Care-of-Children-with-Lymphoedema.pdf
- Early Childhood Lymphoedema, https://www.lymphoedema.org/wp-content/uploads/2022/09/Early_Childhood_Lymphoedema_08-22.pdf
- Pediatric Lymphedema | Cleveland Clinic Children’s, https://my.clevelandclinic.org/pediatrics/departments/lymphedema
- Lymphedema Compression Stockings & Socks – Juzo, https://juzousa.com/Products/Stockings-for-Lymphedema
- Medical Graduated Compression Garments | Stylish Compression Socks, https://www.lymphedivas.com/
- Lymphedema-Friendly Fashion: Combining Style and Functionality – ACOLS Academy of Lymphatic Studies, https://www.acols.com/blog/wp-content/uploads/2025/01/Lymphedema-Friendly-Fashion_-Combining-Style-and-Functionality.pdf
- Summer Tips & Promises – The Lymphie Life, https://thelymphielife.com/2012/06/01/summer-tips-promises/
- Compression-Friendly Outfits: Fashion for Lymphedema & Swelling – June Adaptive,https://www.juneadaptive.com/blogs/our-community/compression-friendly-outfits-fashion-for-lymphedema-amp-swelling
- Fashion with Compassion: Stylish Clothing for Lymphedema Warriors – LympheDIVAs,https://www.lymphedivas.com/blog/fashion-with-compassion-stylish-clothing-for-lymphedema-warriors/
- The Ultimate Scar Protocol: How to Combine Silicone Sheeting, Compress – Rejûvaskin, https://rejuvaskin.com/blogs/science-and-health/the-ultimate-scar-protocol-how-to-combine-silicone-sheeting-compression-massage-for-real-results
- Post-Surgical Silicone Scar Treatment Sheets – Marena Group, https://marena.com/pages/post-surgical-silicone-scar-treatment-sheets
- Lymphedema and Body Image: Impact & Coping Strategies, https://lymphedasia.com/lymphedema-and-its-impact-on-body-image/
- Manual Lymph Drainage (MLD) – contraindications, https://www.lymphedema-clinic.com/manual-lymph-drainage/contraindications.html
- Massage and Manual Lymph Drainage MLD Contraindications, https://wakemedical.massagetherapy.com/contraindications
- Lymphatic Drainage Massage for Torn Muscles and Injury Recovery – Spa Theory,https://www.spatheory.com/spa-theory-wellness-beauty-blog/lymphatic-drainage-massage-for-torn-muscles
- Selecting Appropriate Compression for Lymphedema Patients – American Vein & Lymphatic Society | AVLS, https://www.myavls.org/assets/pdf/white-paper/WP_Compression_for_Lymphedema_FINAL.pdf
- Evidence summary: Managing lymphoedema: compression therapy, https://journals.cambridgemedia.com.au/wpr/volume-24-number-4/evidence-summary-managing-lymphoedema-compression-therapy
- Compression therapy in dermatology – Lymphoedema Education Solutions, https://lymphoedemaeducation.com.au/wp-content/uploads/2023/08/J-Deutsche-Derma-Gesell-2023-Dissemond.pdf
- Exercise for – Lymphoedema of the Leg(s), https://setrust.hscni.net/wp-content/uploads/2020/08/Leg-Exercises-for-Lymphoedema.pdf
- Managing lymphoedema with physical activity – Macmillan Cancer Support, https://www.macmillan.org.uk/cancer-information-and-support/impacts-of-cancer/lymphoedema/managing-lymphoedema-with-exercise
- Exercises for Lymph Drainage: Legs and Lower Body, https://www.mskcc.org/cancer-care/patient-education/exercises-for-lymph-drainage-legs-and-lower-body
- 10 Effective Exercises to Help Manage Leg Lymphedema, https://mobileptw.com/blog/10-effective-exercises-to-help-manage-leg-lymphedema
- Lymphedema Exercises and Tips: Managing Symptoms – Breast Cancer.org, https://www.breastcancer.org/treatment-side-effects/lymphedema/reducing-risk/exercise
- Preventing Sports Injury in Children – Nationwide Children’s Hospital, https://www.nationwidechildrens.org/conditions/health-library/preventing-sports-injury-in-children
- Lymphedema | Symptoms, Diagnosis & Treatment – Cincinnati Children’s Hospital,https://www.cincinnatichildrens.org/health/l/lymphedema
- Psychosocial Impact of Lymphedema: A Systematic Review of Literature from 2004–2011,https://pmc.ncbi.nlm.nih.gov/articles/PMC4153404/
- Risks and contraindications of medical compression treatment – Servier – Phlebolymphology, https://www.phlebolymphology.org/risks-and-contraindications-of-medical-compression-treatment/






