Un Approccio Clinico-Assistenziale
SUPERVISORI dr Fabio Romaldini e Daniela Vaglio
Ambulatorio di Diagnostica e Riabilitazione Vascolare
Ospedale S. Giuseppe – ASL ROMA 6 – Marino (RM)
1. Introduzione: Il Paradigma della Cura Condivisa
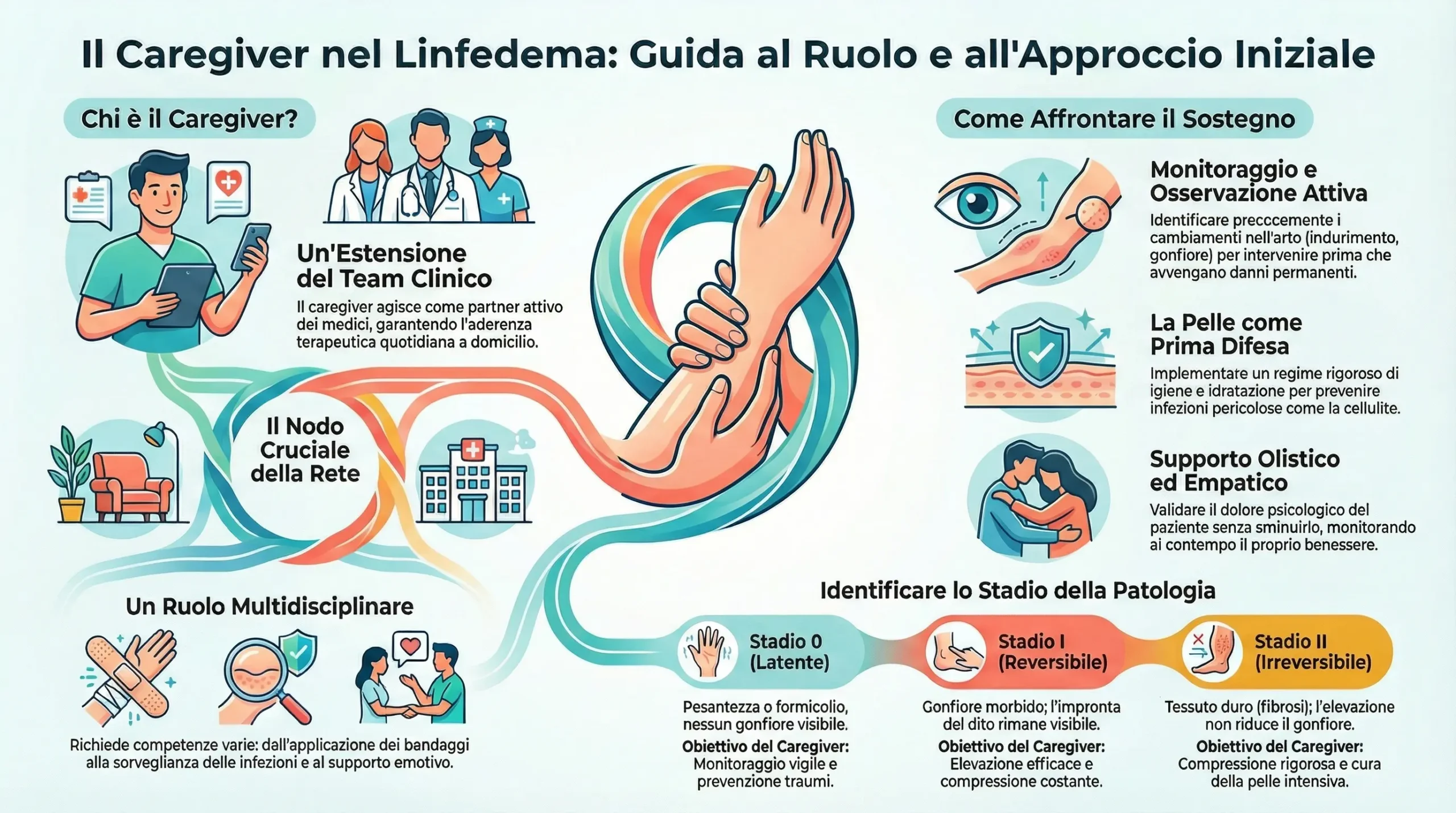
Il presente rapporto è il frutto di una sintesi clinica condotta a livello multidisciplinare, che comprende pareri di linfologi, fisioterapisti specializzati nella terapia decongestiva complessa, infermieri esperti in wound care e psicologi clinici. L’obiettivo primario di questo documento è colmare il divario esistente tra le linee guida cliniche internazionali e la realtà quotidiana della gestione domiciliare del linfedema, ponendo al centro una figura spesso sottovalutata ma clinicamente determinante: il caregiver.
Il linfedema, definito come una patologia cronica e progressiva derivante da un’insufficienza meccanica del sistema linfatico, rappresenta una sfida sanitaria globale. Le statistiche recenti indicano una prevalenza in aumento, con un impatto significativo sui costi sanitari e sulla qualità della vita dei pazienti.1 Tuttavia, la natura cronica della malattia implica che la maggior parte della gestione terapeutica avvenga al di fuori delle mura ospedaliere. In questo contesto, il caregiver – sia esso un familiare, un partner o un assistente professionale – non agisce come mero osservatore, ma diventa un’estensione operativa del team clinico.
La letteratura scientifica e i documenti di consenso, come quelli dell’International Society of Lymphology (ISL) 1 e dell’International Lymphoedema Framework (ILF) 4, sottolineano che l’aderenza terapeutica è il fattore predittivo più forte per il successo a lungo termine. Il nostro team riconosce che il carico di questa aderenza ricade pesantemente sulle spalle del caregiver. Dalla corretta applicazione dei bendaggi alla sorveglianza delle infezioni cutanee, fino al supporto emotivo nei momenti di crisi dismorfica, le competenze richieste sono vaste e complesse.
Questo documento è strutturato per fornire una conoscenza enciclopedica ma accessibile, traducendo i meccanismi fisiopatologici in protocolli d’azione pratici. Esploreremo non solo il “cosa” fare, ma il “perché”, fornendo al caregiver gli strumenti intellettuali per prendere decisioni informate, riconoscere precocemente le complicanze e interagire efficacemente con i professionisti sanitari. L’approccio che proponiamo è olistico: non trattiamo solo un arto gonfio, ma una persona nella sua interezza, supportata da una rete assistenziale di cui voi, caregiver, siete il nodo cruciale.
2. Fondamenti Fisiopatologici del Sistema Linfatico: Comprendere il Meccanismo
Per gestire efficacemente il linfedema, è imperativo che il caregiver comprenda la natura del guasto fisiologico sottostante. Il linfedema non è semplicemente un accumulo di “acqua”, ma una patologia complessa del tessuto connettivo e del sistema immunitario.
2.1 Anatomia Funzionale e Fallimento Idraulico
Il sistema linfatico agisce come un sistema di drenaggio unidirezionale parallelo al sistema venoso. Una delle funzioni principali è rimuovere dal fluido interstiziale (lo spazio tra le cellule) il carico linfatico obbligatorio: proteine ad alto peso molecolare, scorie cellulari, batteri e l’acqua che non viene riassorbita dai capillari venosi.4
Nel paziente con linfedema, questo sistema subisce un’insufficienza meccanica, definita “low output failure”.4 Ciò significa che la capacità di trasporto del sistema linfatico è scesa al di sotto del carico fisiologico di fluidi prodotto dal corpo. Le cause possono essere primarie (difetti congeniti, ipoplasia dei vasi) o secondarie (danni iatrogeni da chirurgia oncologica, linfoadenectomia, radioterapia, traumi o filariosi linfatica nei paesi endemici).7
Per il caregiver, è fondamentale comprendere che il fluido che si accumula non è inerte. È un edema ricco di proteine. La presenza di proteine nello spazio interstiziale esercita una pressione oncotica che attira ulteriore acqua, creando un circolo vizioso di gonfiore. Inoltre, la stasi proteica innesca una risposta infiammatoria cronica. I macrofagi e altre cellule immunitarie, nel tentativo di gestire questo ambiente stagnante, rilasciano citochine che stimolano i fibroblasti.9
2.2 La Progressione Tissutale: Fibrosi e Adipogenesi
Uno degli aspetti più critici che il team desidera sottolineare è la trasformazione strutturale del tessuto. Se l’edema non viene gestito, il tessuto morbido e fluido subisce due alterazioni patologiche principali che il caregiver deve monitorare:
- Fibrosi (Indurimento): L’infiammazione cronica porta alla deposizione di collagene in eccesso. Il tessuto sottocutaneo, inizialmente soffice e comprimibile (fovea positiva), diventa progressivamente duro, fibrotico e non comprimibile. Questo indurimento ostacola ulteriormente il drenaggio linfatico e riduce l’efficacia della terapia compressiva esterna.7
- Deposizione Adiposa (Grasso): Ricerche recenti indicano che la stasi linfatica promuove attivamente l’adipogenesi (formazione di nuove cellule di grasso) e l’ipertrofia degli adipociti esistenti. Questo spiega perché, negli stadi avanzati, l’arto non diminuisce di volume solo con la rimozione dei fluidi: c’è una componente solida di grasso neoformato che è eliminabile con intervento chirurgico (liposuzione).7
Queste conoscenze definiscono l’urgenza dell’intervento del caregiver: ogni giorno di gonfiore non gestito non è solo un disagio temporaneo, ma un passo verso alterazioni tissutali permanenti.
2.3 Differenziazione Clinica: Linfedema vs. Altri Edemi
Il caregiver deve sapere che esistono altre forme di gonfiore, oltre al linfedema, per evitare trattamenti inappropriati.
- Lipedema: Spesso confuso con il linfedema, è una patologia del tessuto adiposo sottocutaneo, tipicamente simmetrica (colpisce entrambe le gambe escludendo i piedi), dolorosa alla pressione e che colpisce quasi esclusivamente le donne. A differenza del linfedema, non risponde primariamente alla decongestione per la riduzione del grasso, ma necessita di gestione per il dolore e l’edema associato.6
- Edema Venoso: Solitamente peggiora durante il giorno e migliora nettamente con l’elevazione notturna, spesso associato a discromie (colore brunastro) alle caviglie.
- Insufficienza Cardiaca/Renale: Gonfiore sistemico, bilaterale e morbido (fovea molto evidente). In questi casi, la terapia compressiva e il drenaggio manuale potrebbero essere controindicati se non supervisionati, poiché mobilizzare troppi liquidi verso il cuore potrebbe sovraccaricare un sistema cardiaco già fragile.7
3. Identificazione, Stadiazione e Monitoraggio Clinico
La capacità di osservazione del caregiver è uno strumento diagnostico di inestimabile valore. Poiché vivete con il paziente, potete notare precocemente cambiamenti che potrebbero altrimenti giungere tardivamente all’attenzione del medico specialista.
3.1 Il Sistema di Stadiazione ISL
Il nostro team utilizza la classificazione dell’International Society of Lymphology per guidare le decisioni terapeutiche. Il caregiver deve familiarizzare con questi stadi per capire gli obiettivi realistici del trattamento.5
| Stadio Clinico | Caratteristiche Fisiopatologiche | Segni Osservabili dal Caregiver | Obiettivo del Caregiver a supporto del sanitario |
| Stadio 0 (Latente/Subclinico) | Trasporto linfatico ridotto, ma sufficiente a gestire il carico a riposo. Nessun edema visibile. | Il paziente riferisce sensazioni soggettive: pesantezza, tensione, formicolio o “pienezza” nell’arto. Nessun gonfiore misurabile. | Monitoraggio vigile. Prevenzione delle infezioni. Evitare traumi. |
| Stadio I (Reversibile) | Accumulo di fluido ricco di proteine. Il tessuto è morbido. | Gonfiore visibile che forma una “fovea” (impronta) alla pressione digitale. Il gonfiore scompare o si riduce notevolmente con l’elevazione dell’arto (es. al mattino). | Applicazione della compressione per prevenire la progressione. Elevazione efficace. |
| Stadio II (Spontaneamente Irreversibile) | Inizio della fibrosi e proliferazione adiposa. | Il tessuto diventa più duro e non forma più fovea alla pressione. L’elevazione dell’arto non riduce più il gonfiore. Segno di Stemmer positivo (impossibilità di pizzicare la pelle alla base del secondo dito del piede/mano).6 | Terapia compressiva rigorosa per ammorbidire la fibrosi. Cura della pelle intensiva. |
| Stadio III (Elefantiasi Linfostatica) | Fibrosi estrema, alterazioni trofiche cutanee. | Aumento estremo del volume. Alterazioni cutanee come papillomi, ipercheratosi (pelle dura, verrucosa), pieghe cutanee profonde, fistole linfatiche (linforrea). | Gestione delle complicanze cutanee. Prevenzione delle infezioni nelle pieghe. Supporto alla mobilità. |
3.2 Strumenti di Monitoraggio Domiciliare
Oltre all’osservazione visiva, raccomandiamo l’uso di metodi oggettivi per tracciare l’evoluzione della malattia.
- Misurazione Circonferenziale: Utilizzare un metro a nastro flessibile per misurare la circonferenza dell’arto in punti fissi (es. ogni 5-10 cm partendo da un punto di riferimento osseo come il malleolo o l’olecrano). Registrare i dati settimanalmente aiuta a identificare precocemente le riacutizzazioni.2
- Bioimpedenziometria (BIS): Se disponibile (es. dispositivo L-Dex), questa tecnologia misura il contenuto di fluido extracellulare rilevando cambiamenti subclinici prima che siano visibili a occhio nudo. Alcuni dispositivi domestici permettono il monitoraggio remoto, ideale per pazienti a rischio.2
- Documentazione Fotografica: Scattare foto dell’arto nelle stesse condizioni di luce e posizione ogni mese può essere utile per mostrare l’evoluzione al team medico.
4. L’Impatto Psicosociale e il Supporto Emotivo
Il linfedema non colpisce solo il corpo; erode l’immagine di sé, la sicurezza sociale e l’equilibrio emotivo. Il nostro team di psicologi sottolinea che il supporto emotivo fornito dal caregiver è tanto terapeutico quanto il bendaggio.
4.1 Il Vissuto del Paziente: Dalla Vergogna alla Resilienza
Le ricerche indicano che i pazienti con linfedema sperimentano tassi elevati di ansia, depressione e isolamento sociale.8
- Disturbo dell’Immagine Corporea: La deformità dell’arto, la necessità di indossare indumenti compressivi visibili e spesso ingombranti, e le alterazioni della pelle possono portare a un senso di “disgrazia” estetica e alla perdita di femminilità o mascolinità. Il paziente può evitare situazioni sociali per paura del giudizio altrui.13
- Ansia da Recidiva: Nei pazienti oncologici, ogni aumento del gonfiore o dolore può scatenare il terrore di una recidiva del cancro. Questa “ansia della salute” porta a ipervigilanza e stress cronico.13
- Frustrazione Terapeutica: La natura cronica della terapia (bendaggi quotidiani, esercizi, limiti nello stile di vita) può generare sentimenti di rabbia, impotenza e rifiuto delle cure.15
4.2 Strategie di Supporto per il Caregiver
Il caregiver deve adottare un approccio empatico ma proattivo.
- Validazione Emotiva: Non sminuire i sentimenti del paziente con frasi come “è solo un po’ di gonfiore”. Riconoscere che il dolore psicologico è reale. Ascoltare attivamente le paure riguardo all’aspetto fisico e al futuro.11
- Normalizzazione della Routine: Aiutare il paziente a integrare la terapia nella vita quotidiana (es. applicare la crema come momento di relax, scegliere indumenti compressivi colorati o che si adattino allo stile personale) per ridurre la sensazione di essere “malati”.16
- Advocacy: Spesso il paziente si sente abbandonato dal sistema sanitario o incompreso. Il caregiver può agire come sostegno durante le visite mediche, assicurandosi che le domande vengano poste e le risposte comprese.15
4.3 La Salute del Caregiver: Prevenire il Burnout
Il ruolo di caregiver è fisicamente ed emotivamente esigente. Il rischio di “Caregiver Burnout” o fatica da compassione è reale.11
- Riconoscere i Limiti: Non è possibile fare tutto da soli. È essenziale delegare compiti quando possibile e accettare aiuto esterno.
- Codici di Comunicazione: Stabilire “parole in codice” con il paziente per indicare momenti di dolore acuto o necessità di aiuto immediato senza dover spiegare tutto ogni volta. Questo riduce la frustrazione comunicativa.11
- Spazi Personali: Il caregiver deve mantenere i propri spazi di recupero, hobby e relazioni sociali per ricaricare le energie emotive necessarie all’assistenza.17
5. Igiene Cutanea e Prevenzione delle Infezioni: Il Pilastro della Sicurezza
La pelle è la barriera vitale che protegge un sistema linfatico locale immunicompromesso. A causa del rallentamento del flusso linfatico, la sorveglianza immunitaria nell’arto affetto è ridotta, rendendo il paziente suscettibile a infezioni rapide e severe.18
5.1 Il Protocollo di Igiene Quotidiana
Il caregiver deve implementare e supervisionare un regime rigoroso di cura della pelle, che costituisce la prima linea di difesa contro la cellulite batterica.
- Detersione a pH Controllato: La pelle ha un “mantello acido” naturale (pH 4.5-5.5) che inibisce la crescita batterica. Utilizzare saponi aggressivi o alcalini può distruggere questa barriera. Si raccomanda l’uso di detergenti delicati, a pH bilanciato (tra 4 e 6), privi di profumi e allergeni.20
- Asciugatura Meticolosa: L’umidità residua, specialmente nelle pieghe cutanee e negli spazi interdigitali (tra le dita dei piedi), favorisce la macerazione e le infezioni fungine (tinea pedis). Il caregiver deve asciugare la pelle tamponando delicatamente, senza sfregare per evitare microtraumi, prestando massima attenzione alle zone nascoste.18
- Idratazione Profonda: La pelle linfedematosa tende all’ipercheratosi e alla desquamazione, creando micro-crepe che fungono da porta d’ingresso per i batteri. Applicare quotidianamente (preferibilmente la sera, dopo aver rimosso la compressione) emollienti di alta qualità. Evitare lozioni contenenti alcol, lanolina (potenziale allergene) o profumi sintetici. Creme a base di urea o ceramidi sono spesso raccomandate per ripristinare la barriera lipidica.19
- Nota Tecnica: Non applicare creme grasse immediatamente prima di indossare il tutore compressivo, poiché gli oli possono degradare le fibre elastiche del tessuto.4
5.2 Prevenzione dei Traumi
Ogni lesione cutanea sull’arto affetto è un potenziale focolaio infettivo.
- Procedure Mediche: Evitare tassativamente prelievi di sangue, iniezioni, vaccinazioni, agopuntura e misurazioni della pressione arteriosa sull’arto affetto.18
- Protezione Meccanica: Indossare guanti protettivi durante lavori domestici, giardinaggio o contatto con animali domestici (rischio di graffi). Utilizzare rasoi elettrici invece di lamette per la depilazione per minimizzare il rischio di tagli.18
- Protezione Ambientale: Utilizzare repellenti per insetti per prevenire punture (che causano infiammazione locale) e creme solari ad alto fattore di protezione per evitare ustioni solari, che aumentano il carico linfatico.18
6. La Terapia Compressiva: Scienza e Gestione Pratica
La compressione non è una semplice “calza stretta”; è un dispositivo medico che applica principi di fisica (Legge di Laplace) per ridurre la filtrazione capillare e aumentare il riassorbimento linfatico. Per il caregiver, la gestione corretta di questi dispositivi è una delle competenze più critiche da acquisire.
6.1 Tipi di Compressione e Indicazioni
È essenziale distinguere tra i vari tipi di dispositivi, poiché il loro uso improprio può causare danni (es. effetto laccio emostatico).
- Tutori a Trama Piatta (Flat-Knit): Tessuti più rigidi, con una cucitura visibile. Esercitano una bassa pressione a riposo ma un’alta “pressione di lavoro” (quando il muscolo si muove). Sono ideali per linfedemi di Stadio II/III o con forme irregolari, poiché contengono meglio l’edema senza penetrare nelle pieghe cutanee.7
- Tutori a Trama Circolare (Round-Knit): Tubolari, senza cuciture, più elastici. Adatti per stadi iniziali (Stadio I) o per la profilassi. Possono arrotolarsi o stringere eccessivamente se l’arto è molto deforme.7
- Bendaggio Multistrato (MLLB): Utilizzato nella fase intensiva di riduzione o per la gestione notturna. Combina materiali di protezione della pelle, imbottiture (gommapiuma) per uniformare la pressione, e bende a corta estensibilità. Richiede competenza specifica per l’applicazione.4
- Sistemi Velcro Regolabili: Dispositivi più recenti che il paziente o il caregiver possono applicare e regolare facilmente. Sono eccellenti per pazienti con mobilità ridotta o come alternativa al bendaggio notturno.
6.2 Tecniche di Indossamento (Donning) Assistito
Indossare un tutore compressivo di classe 2 o superiore richiede forza e tecnica. Il caregiver deve padroneggiare l’uso degli ausili per evitare sforzi eccessivi e danni alla pelle del paziente.
- Preparazione: Indossare il tutore al mattino presto, quando l’edema è al minimo.26 La pelle deve essere asciutta.
- L’Uso dei Guanti: Il caregiver deve indossare guanti di gomma o silicone (tipo lavapiatti). Questo aumenta l’attrito (grip) sulla calza, permettendo di “spalmare” il tessuto verso l’alto senza afferrarlo o tirarlo, prevenendo strappi e danni causati dalle unghie.27
- Tecnica del Rivoltamento: Non arrotolare la calza a ciambella. Invece, rivoltare il tutore al rovescio fino al tallone. Inserire il piede del paziente fino al tallone, assicurandosi che sia posizionato perfettamente. Poi, usando i guanti, svolgere il tessuto sulla gamba/braccio con movimenti di massaggio verso l’alto.28
- Ausili Specifici:
- Slip-on (Fantasmini): Per calze a punta aperta, utilizzare il calzino di scivolamento in seta fornito per ridurre l’attrito sul piede.27
- Telai Infila-calze (Donner): Dispositivi rigidi (es. Jobst Stocking Donner) che tengono la calza aperta, permettendo al paziente di infilare l’arto spingendo, utile se il caregiver ha problemi di schiena.30
- Doff N’ Donner: Un dispositivo a rullo morbido che permette di far scivolare la calza sull’arto senza attrito sulla pelle, ideale per pelli fragili o doloranti.30
6.3 Manutenzione e Sostituzione
La compressione è efficace solo se il tutore mantiene la sua elasticità.
- Lavaggio: I tutori devono essere lavati quotidianamente o a giorni alterni. Il lavaggio rimuove oli cutanei e sudore che degradano le fibre e, soprattutto, permette al tessuto di “ritirarsi” e recuperare la sua forza elastica originale. Usare acqua tiepida e detergenti delicati; evitare assolutamente ammorbidenti e candeggina.26
- Asciugatura: Stendere in piano, lontano da fonti di calore diretto. Non strizzare violentemente.
- Sostituzione: I tutori perdono efficacia terapeutica dopo 3-6 mesi di uso continuo. Il caregiver deve monitorare se il tutore diventa troppo facile da indossare o se scivola giù, segni che è ora di sostituirlo.26
7. Kinesiologia Linfatica: Il Ruolo dell’Esercizio Terapeutico
L’esercizio fisico non è opzionale; è una componente attiva della terapia decongestiva. Il sistema linfatico non ha un cuore che pompa; si affida alla “pompa muscolare” e ai movimenti respiratori per propellere la linfa.
7.1 La Regola d’Oro: Compressione + Movimento
Il principio fondamentale che il team desidera imprimere è: l’esercizio è più efficace se eseguito indossando la compressione.4 Quando il muscolo si contrae contro la resistenza esterna del tutore, la pressione interstiziale aumenta transitoriamente, forzando i fluidi nei vasi linfatici e spingendoli verso l’alto. Senza compressione, l’aumento del flusso sanguigno durante alcune tipologie di esercizio potrebbe aumentare l’edema.
7.2 Protocolli di Esercizio Raccomandati
Il programma deve essere personalizzato, ma alcune attività sono universalmente benefiche:
- Respirazione Diaframmatica: L’atto di respirare profondamente “di pancia” crea una pressione negativa nella cavità toracica che agisce come un aspiratore sul dotto toracico, facilitando il ritorno linfatico da tutto il corpo. Questo esercizio può essere fatto a letto, seduti o in piedi, ed è un ottimo preludio a qualsiasi altra attività.24
- Esercizi in Acqua (Idroterapia): L’acqua è l’ambiente ideale. La pressione idrostatica dell’acqua fornisce una compressione graduata naturale (maggiore in profondità, minore in superficie) che favorisce il drenaggio. Inoltre, la spinta di galleggiamento riduce il carico articolare.
- Nota: In acqua non è necessario indossare il tutore compressivo standard (che si rovinerebbe col cloro), poiché l’acqua stessa funge da compressione. La temperatura dell’acqua non deve superare i 33-34°C per evitare vasodilatazione.12
- Attività Aerobica a Basso Impatto: Camminata, nordic walking (l’uso dei bastoncini attiva la pompa muscolare delle braccia e del tronco), e ciclismo. Iniziare con sessioni brevi e aumentare gradualmente (“Start low, go slow”).12
- Esercizi Specifici di Drenaggio: Sequenze semplici come “Ankle Alphabets” (scrivere l’alfabeto con la punta del piede) o flessioni delle braccia possono essere eseguite quotidianamente a casa.24
7.3 Monitoraggio durante l’Esercizio
Il caregiver deve vigilare su segni di sovraccarico. Se l’arto diventa improvvisamente più pesante, dolente o se il gonfiore aumenta visibilmente dopo l’attività, è necessario ridurre l’intensità e consultare il terapista. L’esercizio non deve mai causare dolore.31
8. Nutrizione Clinica e Gestione Ponderale
Sebbene non esista una “dieta per il linfedema” che curi la malattia, la nutrizione gioca un ruolo cruciale nella gestione dell’infiammazione e del peso corporeo, due fattori che influenzano direttamente la gravità dell’edema.
8.1 Il Legame tra Obesità e Linfedema
L’obesità (BMI > 30) è un fattore di rischio maggiore per lo sviluppo del linfedema secondario e complica significativamente la gestione del linfedema esistente. Il tessuto adiposo in eccesso comprime meccanicamente i vasi linfatici e secerne citochine pro-infiammatorie che danneggiano la funzione linfatica. Studi dimostrano che la perdita di peso può ridurre significativamente il volume dell’arto, specialmente nelle fasi precoci.7
8.2 Strategie Nutrizionali Antinfiammatorie
Il team raccomanda un approccio nutrizionale volto a ridurre l’infiammazione sistemica e la ritenzione idrica.
- Controllo del Sodio: Il sale trattiene i liquidi. Limitare drasticamente cibi processati, insaccati, formaggi stagionati, salse pronte e cibi in scatola. L’obiettivo è consumare meno di 2300 mg di sodio al giorno (o meno se indicato dal medico).37
- Riduzione degli Zuccheri e Carboidrati Raffinati: Alti livelli di insulina promuovono l’infiammazione e la lipogenesi. Evitare bevande zuccherate, dolci, pane bianco e pasta raffinata. Preferire cereali integrali a basso indice glicemico.40
- Grassi Sani: Eliminare i grassi trans e idrogenati (spesso presenti in prodotti da forno industriali e fritti). Integrare acidi grassi Omega-3 (pesce azzurro, semi di lino, noci) e acidi grassi monoinsaturi (olio extravergine d’oliva, avocado), che hanno proprietà antinfiammatorie documentate.37
- Dieta Chetogenica: Alcune evidenze preliminari suggeriscono che una dieta chetogenica (basso contenuto di carboidrati, alto contenuto di grassi sani) possa ridurre l’infiammazione e il volume dell’edema, oltre a favorire la perdita di peso, sebbene debba essere intrapresa sotto stretto controllo medico.42
8.3 Idratazione
Contrariamente a quanto si potrebbe pensare, bere molta acqua è essenziale. La disidratazione porta il corpo a trattenere liquidi e aumenta la concentrazione proteica nell’interstizio, rendendo l’edema più fibrotico. L’alcol e la caffeina, essendo diuretici, dovrebbero essere limitati.37
9. Tecniche Manuali Assistite dal Caregiver (SLD)
Il Linfodrenaggio Manuale (MLD) professionale è insostituibile, ma il “Drenaggio Linfatico Semplice” (SLD) eseguito dal caregiver o dal paziente è un potente coadiuvante quotidiano.4
9.1 Principi di Base del Massaggio
Il caregiver deve apprendere la tecnica corretta per evitare di danneggiare i tessuti.
- Pressione: Deve essere estremamente leggera. L’obiettivo è stirare delicatamente la pelle per aprire i capillari linfatici iniziali, non massaggiare i muscoli. Se la pelle diventa rossa, la pressione è eccessiva.33
- Direzione: Il flusso deve essere sempre diretto verso le stazioni linfonodali sane (es. l’ascella opposta o l’inguine opposto), mai verso l’area congestionata, seguendo il principio di “svuotare a monte prima di spingere da valle”.33
- Fase di Rilassamento: Ogni movimento di stiramento della pelle deve essere seguito da una fase di rilascio completo (fase zero) per permettere ai vasi di riempirsi.46
9.2 Sequenza Semplificata (Esempio per Arto Superiore)
Questa sequenza deve essere validata dal fisioterapista curante prima dell’applicazione 33:
- Attivazione Centrale: Iniziare sempre con la respirazione diaframmatica profonda.
- Collo e Terminus: Eseguire movimenti circolari leggeri alla base del collo (fossa sovraclaveare) per “aprire lo scarico” finale nel sistema venoso.
- Ascella Sana: Stimolare i linfonodi di entrambe le ascelle.
- Anastomosi: Massaggiare il torace spostando la pelle dal lato gonfio verso il lato sano, creando una “via di fuga” per la linfa.
- Drenaggio dell’Arto: Massaggiare l’arto partendo dalla spalla (liberando prima la parte prossimale) e scendendo progressivamente verso la mano, ma spingendo sempre i liquidi verso l’alto.
10. Gestione delle Complicanze e Situazioni di Emergenza
Il linfedema predispone a complicanze acute che richiedono azione immediata. La più comune e pericolosa è la Cellulite Infettiva (Erisipela).
10.1 Riconoscere la Cellulite (Dermoipodermite)
È un’infezione batterica acuta del derma e del tessuto sottocutaneo. I segni distintivi che il caregiver deve saper riconoscere immediatamente includono 47:
- Eritema: Arrossamento della pelle, spesso a chiazze o a “mappa geografica”, che si espande rapidamente.
- Calore: L’area interessata è significativamente più calda al tatto rispetto al resto del corpo.
- Dolore: Aumento improvviso della sensibilità o dolore pulsante.
- Sintomi Sistemici: Febbre alta improvvisa, brividi scuotenti, nausea e malessere simil-influenzale. Questi sintomi possono precedere l’arrossamento cutaneo di diverse ore.
10.2 Protocollo di Emergenza per il Caregiver
In presenza di sospetta cellulite:
- STOP Terapie: Interrompere immediatamente qualsiasi forma di drenaggio manuale (MLD) e rimuovere la compressione se dolorosa. Il massaggio potrebbe disseminare i batteri nel torrente circolatorio causando sepsi.47
- Contatto Medico: Recarsi immediatamente dal medico o al pronto soccorso, comunicando che il paziente ha un linfedema, poiché l’infezione richiede antibiotici specifici e tempestivi.
- Monitoraggio: Tracciare con una penna i bordi dell’arrossamento per monitorare se l’infezione si espande o regredisce con la terapia antibiotica.
10.3 Altre Complicanze
- Linforrea: Fuoriuscita di liquido linfatico chiaro dalla pelle (spesso attraverso vescicole). Richiede medicazioni sterili assorbenti e compressione immediata per fermare la perdita e prevenire infezioni.6
- Fungosi: Infezioni fungine tra le dita o nelle pieghe cutanee (intertrigine). Si presentano come pelle bianca, macerata e pruriginosa. Richiedono antimicotici topici e mantenimento e mantenimento della zona asciutta.18
- Angiosarcoma (Sindrome di Stewart-Treves): Una complicanza rara ma letale del linfedema di lunga durata. Si manifesta con noduli violacei o bluastri sulla pelle. Richiede consulto oncologico immediato.7
11. Il Paziente Complesso e le Cure Palliative
Nelle fasi avanzate di malattia o nel contesto di cure palliative per pazienti oncologici terminali, gli obiettivi della gestione del linfedema cambiano. Non si mira più alla riduzione del volume a tutti i costi, ma al comfort e alla qualità di vita.50
11.1 Adattamento delle Cure
- Bendaggio: Il bendaggio multistrato rigido potrebbe non essere tollerato. Si possono preferire bendaggi leggeri o semplicemente indumenti morbidi che contengano le medicazioni per la linforrea.
- Drenaggio: Il MLD può essere utilizzato per il suo effetto analgesico e rilassante, più che decongestionante. Il contatto umano delicato ha un forte valore terapeutico emotivo.50
- Gestione del Dolore: Il dolore neuropatico o da distensione tissutale deve essere trattato farmacologicamente. Il caregiver gioca un ruolo chiave nel monitorare l’efficacia degli analgesici.
12. Stile di Vita, Viaggi e Adattamenti Domestici
L’ambiente in cui vive il paziente può influenzare la gestione della malattia.
12.1 Viaggi e Mobilità
- Voli Aerei: La diminuzione della pressione in cabina può favorire l’espansione dei gas e dei liquidi nei tessuti. Il paziente deve sempre indossare la compressione durante il volo. Il caregiver deve incoraggiare esercizi di pompaggio dei piedi/mani e idratazione durante il viaggio.24
- Climi Caldi: Il calore causa vasodilatazione. In vacanza, prevedere pause in ambienti freschi, evitare l’esposizione diretta al sole nelle ore calde e bagnare la compressione con acqua fresca per un effetto rinfrescante.32
12.2 Adattamenti Domestici
- Zona Notte: Assicurarsi che il letto permetta una leggera elevazione dell’arto (es. cuscini a cuneo per le gambe), ma evitare posizioni che creino un blocco linfatico all’inguine o all’ascella (es. dormire su poltrone reclinabili con le gambe pendule è sconsigliato).4
- Sicurezza: Rimuovere tappeti o ostacoli che potrebbero causare cadute e traumi all’arto affetto.
Conclusioni e Raccomandazioni Finali
La gestione del linfedema è una maratona, non uno sprint. Come team clinico, riconosciamo che il successo terapeutico è impossibile senza il contributo instancabile e competente del caregiver. Questo documento non deve essere visto come un insieme di regole rigide, ma come una mappa per navigare la complessità della patologia.
Le chiavi del successo sono la conoscenza (riconoscere i segni precoci), la costanza (nella cura della pelle e nella compressione) e la compassione (verso il paziente e verso se stessi). Collaborando strettamente con i professionisti sanitari e utilizzando le strategie descritte, è possibile garantire al paziente una vita dignitosa, attiva e protetta dalle complicanze più gravi.
Tabelle di Sintesi per il Caregiver
Tabella 1: Checklist Quotidiana di Gestione
| Fase della Giornata | Azioni del Caregiver | Note Specifiche |
| Mattina | Ispezione Cutanea:Controllare graffi, rossori, funghi.
Igiene: Lavaggio e asciugatura meticolosa.
Compressione: Applicare il tutore prima che l’arto si gonfi. |
Usare guanti di gomma per indossare il tutore. Verificare che non ci siano pieghe nel tessuto. |
| Giorno | Movimento: Incoraggiare camminata o esercizi specifici.
Idratazione: Monitorare l’assunzione di acqua.
Protezione: Guanti per lavori, repellenti se all’aperto. |
Il tutore deve essere indossato durante l’attività fisica per massimizzare l’effetto pompa. |
| Sera | Rimozione Tutore:Togliere delicatamente la compressione.
Cura Pelle: Applicare emolliente a pH neutro.
Relax: Respirazione profonda ed elevazione dell’arto. |
Non applicare creme grasse al mattino prima del tutore. La sera è il momento ideale per l’idratazione profonda. |
Tabella 2: Guida Rapida all’Alimentazione Antinfiammatoria
| Categoria Alimentare | Da Favorire (Semaforo Verde) | Da Limitare/Evitare (Semaforo Rosso) |
| Proteine | Pesce azzurro (Omega-3), carni bianche, legumi, uova, tofu.37 | Carni rosse, insaccati, carni processate (alto contenuto di sodio e conservanti).38 |
| Carboidrati | Cereali integrali (avena, orzo, riso integrale), quinoa.41 | Farine raffinate, pane bianco, dolci industriali, snack zuccherati.41 |
| Grassi | Olio extravergine d’oliva, avocado, semi di lino, noci.37 | Grassi trans, fritture, margarine, grassi idrogenati.39 |
| Verdura/Frutta | Verdure a foglia verde, frutti di bosco, agrumi (antiossidanti).51 | Succhi di frutta industriali (troppo zucchero), verdure in scatola (sale).39 |
| Bevande | Acqua (almeno 2L/die), tè verde, tisane.37 | Alcolici, bibite gassate zuccherate, eccesso di caffeina (disidratante).37 |
Bibliografia
- The diagnosis and treatment of peripheral lymphedema: 2020 Consensus Document of the International Society of Lymphology. | Semantic Scholar, https://www.semanticscholar.org/paper/The-diagnosis-and-treatment-of-peripheral-2020-of-Document/69928af712fda55afc1c9a480f1cf7e8251b4b60
- THE DIAGNOSIS AND TREATMENT OF PERIPHERAL LYMPHEDEMA: 2020 CONSENSUS DOCUMENT OF THE INTERNATIONAL SOCIETY OF LYMPHOLOGY – ResearchGate, https://www.researchgate.net/publication/357140376_THE_DIAGNOSIS_AND_TREATMENT_OF_PERIPHERAL_LYMPHEDEMA_2020_CONSENSUS_DOCUMENT_OF_THE_INTERNATIONAL_SOCIETY_OF_LYMPHOLOGY
- The diagnosis and treatment of peripheral lymphedema: 2020 Consensus Document of the International Society of Lymphology – PubMed, https://pubmed.ncbi.nlm.nih.gov/32521126/
- international consensus – best practice for the management of …, https://www.lympho.org/uploads/files/files/Best_practice.pdf
- What are the clinical practice guidelines and why should we use them? – Canadian Lymphedema Framework, https://canadalymph.ca/wp-content/uploads/2022/05/CLF_Pathways_Fall_2018_Why-ILF-Best-Practices_Hodgson-1.pdf
- Lymphoedema: A guide for clinical services, https://aci.health.nsw.gov.au/__data/assets/pdf_file/0008/477998/ACI-Lymphoedema-guide.pdf
- THE DIAGNOSIS AND TREATMENT OF PERIPHERAL …, https://isl.arizona.edu/sites/default/files/2021-09/Consensus%20Document-SM.pdf
- The psychosocial and emotional burden of lymphatic filariasis: A systematic review | PLOS Neglected Tropical Diseases – Research journals, https://journals.plos.org/plosntds/article?id=10.1371/journal.pntd.0013073
- Fueling lymphatic health: the emerging role of nutrition in lymphedema management, https://www.pagepressjournals.org/vl/article/view/13252
- Lymphedema and Weight Loss – Tactile Medical, https://tactilemedical.com/resource-hub/lymphedema/lymphedema-and-weight-loss/
- Lipedema and Lymphedema Support: How to Care for a Loved One – Lympha Press, https://www.lymphapress.com/blog/lymphedema-support/
- Summer Exercise for People with Lymphedema: What Therapists Should Recommend, https://www.nortonschool.com/blog/summer-exercise-for-people-with-lymphedema-what-therapists-should-recommend/
- An Overview Of The Psychological And Emotional Challenges Of Lymphedema In Breast Cancer Patients. – Directive Publications, https://www.directivepublications.org/tejoc/articles/An-Overview-of-the-Psychological-and-Emotional-Challenges-of-Lymphedema-in-Breast-Cancer-Patients.pdf
- Emotional Support for Lymphedema Patients: Expert Guide, https://lymphedasia.com/emotional-support-for-lymphedema-patients/
- The Psycho-Social Impact of Lymphedema – PMC – NIH, https://pmc.ncbi.nlm.nih.gov/articles/PMC2904185/
- Understanding Lymphedema: What Every Caregiver Should Know – Magic City Pelvic Floor Physical Therapy, https://magiccitypt.com/understanding-lymphedema-what-every-caregiver-should-know/
- For Caregivers: Maintaining Your Emotional Health While Caring for Others, https://www.lungevity.org/blogs/for-caregivers-maintaining-your-emotional-health-while-caring-for-others
- Caring for your skin when you have lymphoedema | Coping with cancer, https://www.cancerresearchuk.org/about-cancer/coping/physically/lymphoedema-and-cancer/treating/caring-for-your-skin
- Lymphedema Infection Prevention: Expert Care Tips, https://lymphedasia.com/prevent-lymphedema-related-infections/
- Skin Care for Lymphedema Patients – Jobst Canada, https://www.jobstcanada.com/living-with-your-condition/diagnoses/managing-lymphedema/skin-care-for-lymphedema
- The Importance of Good Skin Care with Lymphedema, https://healthsystem.osumc.edu/pteduc/docs/GoodSkinCareLymphedema.pdf
- What are the skin care recommendations for patients with lymphedema? – Dr.Oracle, https://www.droracle.ai/articles/134244/what-are-the-skin-care-recommendations-for-patients-with
- Standard of Care: Lymphedema Case Type / Diagnosis – Brigham and Women’s Hospital, https://www.brighamandwomens.org/assets/BWH/patients-and-families/rehabilitation-services/pdfs/general-lymphedema-bwh.pdf
- Lymphedema: A Self Care Guide© | UNC Lineberger, https://unclineberger.org/wp-content/uploads/sites/867/2018/12/2017_-FULL-LymphedemaSelfCareGuide_blackandwhite.pdf
- Lymphedema Treatment at Home: Products & Therapies | Tactile Medical, https://tactilemedical.com/information-for-patients/lymphedema-treatment-and-management/
- Caregivers’ Guide To Medical Compression Socks – Trualta, https://www.trualta.com/resources/blog/caregivers-guide-to-medical-compression-socks/
- https://carechannel.elizz.com/resources/how-to-help-with-compression-stockings/#:~:text=If%20the%20kind%20you’re,when%20you’re%20helping%20them.
- How To Help With Compression Stockings – CareChannel – Elizz, https://carechannel.elizz.com/resources/how-to-help-with-compression-stockings/
- Compression stockings-Donning-Caregiver assistance to clients while seated – YouTube, https://www.youtube.com/watch?v=mufbcMYfTuQ
- How to Put on Compression Socks: Tools for the Elderly, https://crazycompression.com/blogs/crazy-compression/is-there-a-tool-to-help-put-on-compression-socks
- Lymphedema and Exercise FAQs | OncoLink, https://www.oncolink.org/support/side-effects/lymphedema/lymphedema-what-you-need-to-know/lymphedema-and-exercise-faqs
- Lymphedema Guidelines – MSU Health Care, https://healthcare.msu.edu/_assets/documents/lymphedema/Lymph%20Guidelines%20General%20Overview.pdf
- Manual Lymph Drainage for the Upper Body – Sanford Health, https://www.sanfordhealth.org/-/media/org/files/patient-education/lymphatic/manual-lymphatic-drainage.pdf
- How to Do Lymphatic Self-Massage on Your Lower Body – University Health Network, https://www.uhn.ca/PatientsFamilies/Health_Information/Health_Topics/Documents/How_to_Do_Self_Lymphatic_Massage_Lower_Body.pdf
- Water Exercise for Lipedema and Lymphedema | Therapy Achievements, https://therapy-a.com/news/water-exercise-for-lipedema-and-lymphedema/
- Lymphedema Exercises and Tips: Managing Symptoms – Breast Cancer.org, https://www.breastcancer.org/treatment-side-effects/lymphedema/reducing-risk/exercise
- Managing Lymphedema Symptoms with Diet – PAM Health, https://pamhealth.com/resources/can-dieting-improve-lymphedema-symptoms/
- Diet for Lymphedema: Foods to Avoid – Griswold, https://www.griswoldcare.com/blog/diet-for-lymphedema-foods-to-avoid/
- What Foods Should You Avoid if You Have Lymphedema? – Caring Touch Medical -, https://www.caringtouchmed.com/what-foods-should-you-avoid-if-you-have-lymphedema/
- NUTRITION FOR LYMPHEDEMA – University of Miami Health System, https://umiamihealth.org/-/media/Sylvester-Comprehensive-Cancer-Center/PDF/Lymphedema-Nutrition-Handout.ashx
- Top Foods that Trigger Inflammation: A Guide for Lymphedema Patients, https://www.nortonschool.com/blog/top-foods-that-trigger-inflammation-in-lymphedema/
- Exploring the Anti-Inflammatory Potential of a Mediterranean-Style Ketogenic Diet in Women with Lipedema – PMC – PubMed Central, https://pmc.ncbi.nlm.nih.gov/articles/PMC12472235/
- Lymphedema and Nutrition: Interview with Dr. Letizia Astrologo | UPMC Italy, https://upmc.it/en/blog/nutrition/lymphedema-and-nutrition
- Caregiver’s Guide Book Summary — LymphNotes.com Lymph Notes, https://www.lymphnotes.com/caregivers-guide-book-summary
- How to do self-lymphatic massage on your head and neck – West Suffolk Hospital, https://www.wsh.nhs.uk/CMS-Documents/Patient-leaflets/Lymphoedema/6660-1-How-to-do-self-lymphatic-massage-on-your-head-and-neck.pdf
- Lymphatic Self Care | Massage Today, https://www.amtamassage.org/publications/massage-today/lymphatic-self-care/
- About Cellulitis | Lymphoedema Support Network – LSN, https://www.lymphoedema.org/cellulitis/about-cellulitis/
- Cellulitis & Lymphoedema: Risk Factors, Treatment, and Secondary Lymphedema, https://lymphedasia.com/cellulitis-in-lymphoedema/
- Reduce the Risk: Guidelines for a Healthy Lifestyle for Lymphedema Management, https://www.medbridge.com/blog/reduce-the-risk-guidelines-for-a-healthy-lifestyle-for-lymphedema-and-edema-management
- Palliative-Document.pdf – International Lymphoedema Framework, https://www.lympho.org/uploads/files/files/Palliative-Document.pdf
- Diet Changes to Help Reduce Inflammation and Symptoms of Lymphedema, https://healthsystem.osumc.edu/pteduc/docs/DietLymphedema.pdf